https://tehrancancer.com/wp-content/uploads/2022/07/پیشگیری-از-سرطان-پوست.jpg
۴۰۰
۶۰۰
clinic
https://tehrancancer.com/wp-content/uploads/2021/02/logo-1080.1080-300x288.png
clinic۲۰۲۲-۰۷-۱۷ ۰۶:۳۸:۳۶۲۰۲۲-۰۷-۱۷ ۰۶:۳۸:۳۶پیشگیری از سرطان پوست
https://tehrancancer.com/wp-content/uploads/2022/07/پیشگیری-از-سرطان-پوست.jpg
۴۰۰
۶۰۰
clinic
https://tehrancancer.com/wp-content/uploads/2021/02/logo-1080.1080-300x288.png
clinic۲۰۲۲-۰۷-۱۷ ۰۶:۳۸:۳۶۲۰۲۲-۰۷-۱۷ ۰۶:۳۸:۳۶پیشگیری از سرطان پوست

آخرین مقالات
 https://tehrancancer.com/wp-content/uploads/2022/07/پیشگیری-از-سرطان-پوست.jpg
۴۰۰
۶۰۰
clinic
https://tehrancancer.com/wp-content/uploads/2021/02/logo-1080.1080-300x288.png
clinic۲۰۲۲-۰۷-۱۷ ۰۶:۳۸:۳۶۲۰۲۲-۰۷-۱۷ ۰۶:۳۸:۳۶پیشگیری از سرطان پوست
https://tehrancancer.com/wp-content/uploads/2022/07/پیشگیری-از-سرطان-پوست.jpg
۴۰۰
۶۰۰
clinic
https://tehrancancer.com/wp-content/uploads/2021/02/logo-1080.1080-300x288.png
clinic۲۰۲۲-۰۷-۱۷ ۰۶:۳۸:۳۶۲۰۲۲-۰۷-۱۷ ۰۶:۳۸:۳۶پیشگیری از سرطان پوست
یبوست در بیماران سرطانی
در این مقاله به موضوع یبوست در بیماران سرطانی میپردازیم:
یبوست زمانی رخ می دهد که حرکات روده کمتر میشود و مدفوع سفت و خشک میشود و حرکات آن دشوار میشود.
شما ممکن از حرکات روده دردناکی داشته باشید احساس پف کردگی و تهوع و نفخ زیادی داش…

تغییر حس بویایی و چشایی در بیماران سرطانی
تغییر حس بویایی و چشایی در بیماران سرطانی:
این حالت زمانی اتفاق می افتد که شما احساس میکنید غذاها طعم کمتری دارند و یا غذاهای خاص مثل گوشت ممکن است طعم تلخ یا فلز مانند داشته باشند.
حس بویایی افراد در حین درمان نیز ممکن است تغییر کند.
…
تفاوت تومورهای بدخیم با خوش خیم پستان
تفاوت تومورهای بدخیم با خوش خیم پستان در این است که روند تکثیر سلول ها در تومور های خوش خیم در مرحله مشخصی متوقف می شود.
در تومور های بدخیم رشد سلول ها به صورت غیر قابل مهار ادامه می یابد.
این رشد سلولی در تومور های بدخیم که همان سرطا…
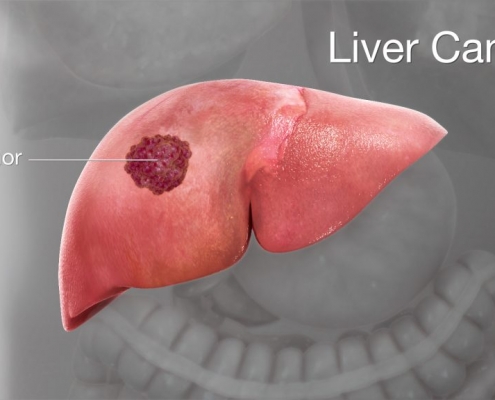
سرطان کبد
در ادامه مقاله قبل در این مقاله به توضیحاتی درباره سرطان کبد و انواع آن می پردازیم:
سرطان کبد:
سرطان کبد رشد خارج از کنترل سلول های بدخیم در کبد است.
به طور اولیه از سلول های غیرطبیعی کبدی یا مجاری صفراوی منشأ و یا از گسترش سرطان عضوی دیگر به…
آنچه درباره کبد باید بدانیم
در ادامه این مقاله به توضیحاتی درباره آنچه درباره کبد باید بدانیم می پردازیم:
آنچه درباره کبد باید بدانیم:
عضوی مثلثی شکلی است که در جلوی معده و در پشت دنده ها در قمست فوقانی و راست شکم قرار دارد .
کبد بزرگترین و پیچیده ترین عضو بدن اس…
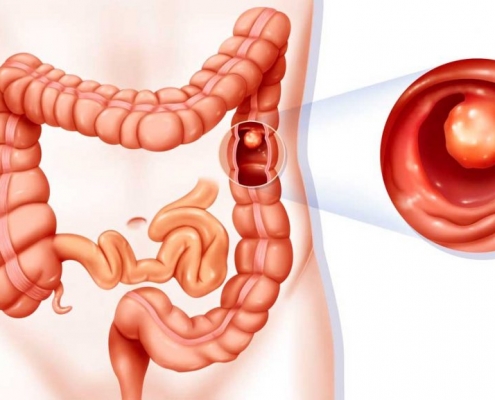
بدخیمی کولون
همانطور که در مقالات قبلی درباره سرطان روده گفتیم، اینبار قصد داریم تا با یکی از انواع آن یعنی بدخیمی کولون آشنا شویم. با ما در ادامه همراه باشید:
بدخیمی کولون:
بدخیمی کولون در اغلب اوقات، بهصورت تودههایی از سلولهای مرحله قبل از سرطانی(پولیپه…
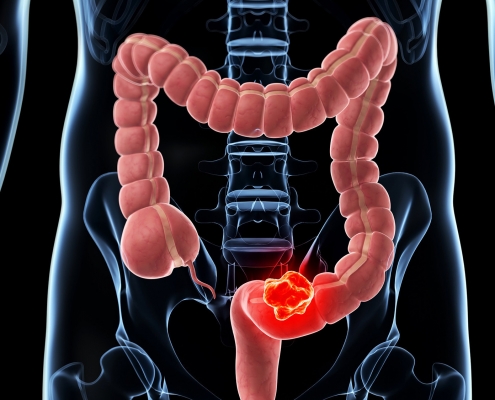
سرطان روده بزرگ
در این مقاله قصد داریم تا درباره ساختار روده بزرگ و سرطان روده بزرگ بیشتر باهم صحبت کنیم. با ما همراه باشید:
روده بزرگ:
روده بزرگ بخشی از دستگاه گوارش است که از انتهای روده باریک شروع میشود و به کانال مقعد خاتمه می یابد.
این لوله که از…

تغییر در زندگی جنسی پس از درمان
در این مقاله قصد داریم به موضوع " تغییر در زندگی جنسی پس از درمان " بپردازیم.
بسیاری از افراد پس از اتمام پایان سرطان، با تغییراتی در زندگی جنسی خود مواجه میشوند.
این تغییرات، بسیاری از افراد پس از اتمام پایان سرطان، با تغییراتی در زندگی جنسی …
آدرس ما
تهران، بزرگراه چمران جنوب نرسیده به باقرخان، نبش شمالی خیابان سردشت، کلینیک امید تهران، پلاک ۳۶
ساعت کاری ما
همه روزه : ۷ الی ۲۰
تلفن تماس
021-66563216
کلینیک امید تهران
بخش شیمی درمانی ، در طبقه ی دوم كلینیك واقع شده است. بخش مذكور از دو سالن شیمی درمانی مجزا و یك اتاق VIPتشكیل شده است. كه در مجموع دارای هشت تخت فعال می باشد. این بخش با استفاده از دستگاه كلاه یخ با برند DIGNY CAP كه جز محدود دستگاههای مورد تایید سازمان غذا و دارو آمریكا(FDA) می باشد امکان دادن خدمات مناسب به بیماران واجد شرایط استفاده از این دستگاه جهت جلوگیری از ریزش مو را فراهم کرده است.